Angeborene Immunzellen sind lernfähiger als gedacht
09.01.2024Natürliche Killerzellen des angeborenen Immunsystems können infiziertes Gewebe dauerhaft besiedeln und damit zum immunologischen Gedächtnis beitragen. Das haben Forschende der Uni Würzburg jetzt herausgefunden.
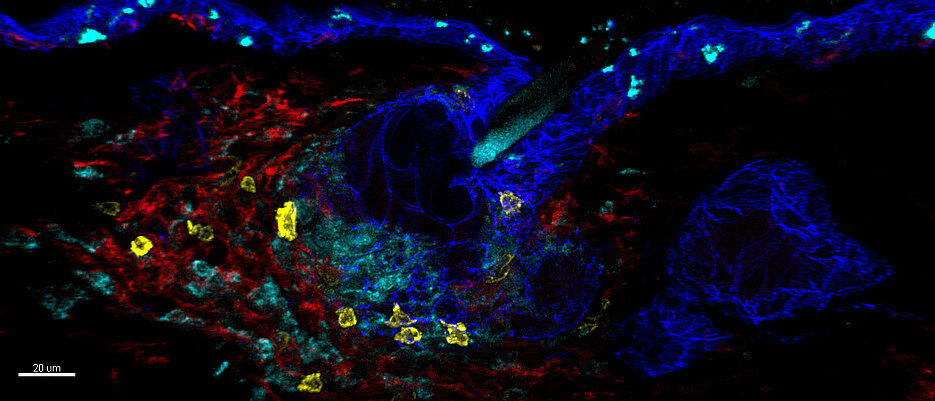
Ein Team der Max-Planck-Forschungsgruppe für Systemimmunologie um den Würzburger Immunologen Georg Gasteiger hat im Fachjournal Immunity überraschende Erkenntnisse über Zellen des angeborenen Immunsystems, die Natürlichen Killerzellen, veröffentlicht: Bei lokalen Infektionen in der Haut können diese Zellen in das Gewebe einwandern und langfristig vor Ort bleiben. So tragen sie zum immunologischen „Gedächtnis“ bei. Dass Lymphozyten des angeborenen Immunsystems über diese Fähigkeiten verfügen, war bislang nicht bekannt.
Natürliche Killerzellen sind Teil der angeborenen Immunabwehr
Das Immunsystem besteht aus einem angeborenen und einem erworbenen Teil. Das angeborene Immunsystem schützt uns von Geburt an vor Keimen und Fremdkörpern, während die adaptive Immunabwehr erst im Laufe des Lebens erlernt wird: Sie zeichnet sich durch große Anpassungsfähigkeit gegenüber neuen oder veränderten Krankheitserregern aus und bildet das sogenannte immunologische Gedächtnis. Dadurch kann unser Körper bei einem wiederholten Kontakt mit Keimen schneller reagieren. Dies macht man sich zum Beispiel bei Impfungen zunutze.
Natürliche Killerzellen (NK-Zellen) sind Lymphozyten des angeborenen Immunsystems. Ihr Name ist Programm – sie eliminieren virusinfizierte Zellen oder Tumore. Daher sind sie im Bereich der Tumortherapie besonders gut untersucht. Ein unbekannteres Feld ist bislang ihre Rolle in den Geweben.
Überraschende Lernfähigkeit bei der Immunabwehr in der Haut
Die Haut ist nicht von Geburt an mit diesen spezialisierten Immunzellen besiedelt. Das Team der Max-Planck-Forschungsgruppe konnte zeigen, dass sich NK-Zellen erst nach einer Infektion dort ansiedeln. „Wir waren überrascht, dass ein spezialisierter Teil der NK-Zellen, die im Rahmen einer Infektion in die Haut einwandern, auch langfristig dort verbleiben,” beschreibt Christin Friedrich, Erstautorin der Studie und Postdoktorandin in der Forschungsgruppe. Sie ergänzt: „Dass sich Immunzellen nach Infektionen langfristig in Geweben ansiedeln, kennen wir bislang vor allem von Zellen des adaptiven Immunsystems, zum Beispiel von T-Zellen.”
Bisher dachte man, dass natürlichen Killerzellen, die zum angeborenen Immunsystem zählen, eher kurzlebige Zellen sind, die vor allem im Blut zirkulieren und sich nur während einer Infektion vorübergehend in entzündete Gewebe bewegen. „Wir konnten zeigen, dass die Zellen bei einer zweiten Infektion deutlich schneller regieren können, weil sie dann schon vor Ort sind,“ erklärt Georg Gasteiger, Leiter der Forschungsgruppe. Das angeborene System scheint also mehr dazuzulernen als gedacht und kann sich im Gewebe an wiederkehrende Bedrohungen durch Erreger anpassen. „Vielleicht wurden diese Mechanismen schon früh in der Evolution etabliert, noch bevor sich das adaptive System entwickelt hat,” vermutet der Immunologe.
Immunzellen bei Gürtelrose- und Wundrose-Patienten
Im nächsten Schritt wollen die Forschenden ihren Ansatz auch an menschlichen Geweben überprüfen und mehr über die zugrundeliegenden Mechanismen erfahren. In einer Kooperation mit dem Universitätsklinikum Würzburg (UKW) werden zum Beispiel die natürlichen Killerzellen bei Zoster- und Erisypel-Patienten untersucht (Gürtelrose und Wundrose), nachdem die Infektion überstanden ist. „Wir wollen verstehen, warum diese Zellen nur bestimmte Gewebenischen besiedeln können, und was sie dafür brauchen,” so Georg Gasteiger. Das Verständnis darüber, wie NK-Zellen in verschiedenen Geweben funktionieren, könnte helfen, Impfungen und Immuntherapien gezielt zu verbessern.
Max-Planck-Forschungsgruppe für Systemimmunologie
Die Max-Planck-Forschungsgruppe für Systemimmunologie ist eine gemeinsame Initiative der Julius-Maximilians-Universität Würzburg (JMU) und der Max-Planck-Gesellschaft (MPG) mit dem Ziel, exzellente immunologische Forschung zu fördern. Die rund 50 internationalen Forschenden aus 24 Ländern wollen die Grundlagen für eine erfolgreiche Immunantwort gegen Infektionserreger, chronisch entzündliche Erkrankungen und Tumore verstehen, um neue Konzepte und Strategien für Impfstoffe und Immuntherapien zu entwickeln.
Dabei untersuchen sie die Entwicklung und Funktion des Immunsystems ganzheitlich auf mehreren Ebenen: von hochauflösenden Analysen einzelner Moleküle und Zellen, über komplexe zelluläre Netzwerke innerhalb von Organen, bis hin zu den systemischen Wechselwirkungen im Körper und mit der Umwelt. Diese Forschungsziele fügen sich hervorragend in das Umfeld der international sichtbaren Forschung zu Infektionskrankheiten und Immuntherapien auf dem Würzburger Life-Science-Campus ein.
Publikation
Circulating NK cells establish tissue residency upon acute infection of skin and mediate accelerated effector responses to secondary infection. Torcellan T, Friedrich C, Doucet-Ladevèze R, Ossner T, Solé VV, Riedmann S, Ugur M, Imdahl F, Rosshart SP, Arnold SJ, Gomez de Agüero M, Gagliani N, Flavell RA, Backes S, Kastenmüller W, Gasteiger G. Immunity. Erschienen am 28. Dezember. DOI: 10.1016/j.immuni.2023.11.018. Epub ahead of print. PMID: 38157853.
Kontakt
Prof. Dr. Georg Gasteiger, Leiter des Lehrstuhls für Systemimmunologie II, Tel.: +49 931 31-89599, georg.gasteiger@uni-wuerzburg.de